Najpogostejša vprašanja in odgovori
Humani (človeški) papilomavirusi (HPV) so virusi, s katerimi pride v stik večina spolno aktivnih oseb tako v Sloveniji kot tudi drugje po svetu. Po podatkih mednarodnega referenčnega centra za HPV poznamo več kot 200 različnih genotipov (različic virusa), od tega približno 45 genotipov HPV povzroča okužbe spolovil, rodil, zadnjika in ustnega dela žrela. Okužba s HPV v večini primerov poteka brez simptomov ali znakov, lahko pa privede do nastanka predrakavih ter rakavih sprememb. HPV so glavni vzrok za nastanek genitalnih bradavic in raka materničnega vratu, povezani pa so tudi z nastankom drugih rakov in papilomov grla tako pri moških kot pri ženskah.
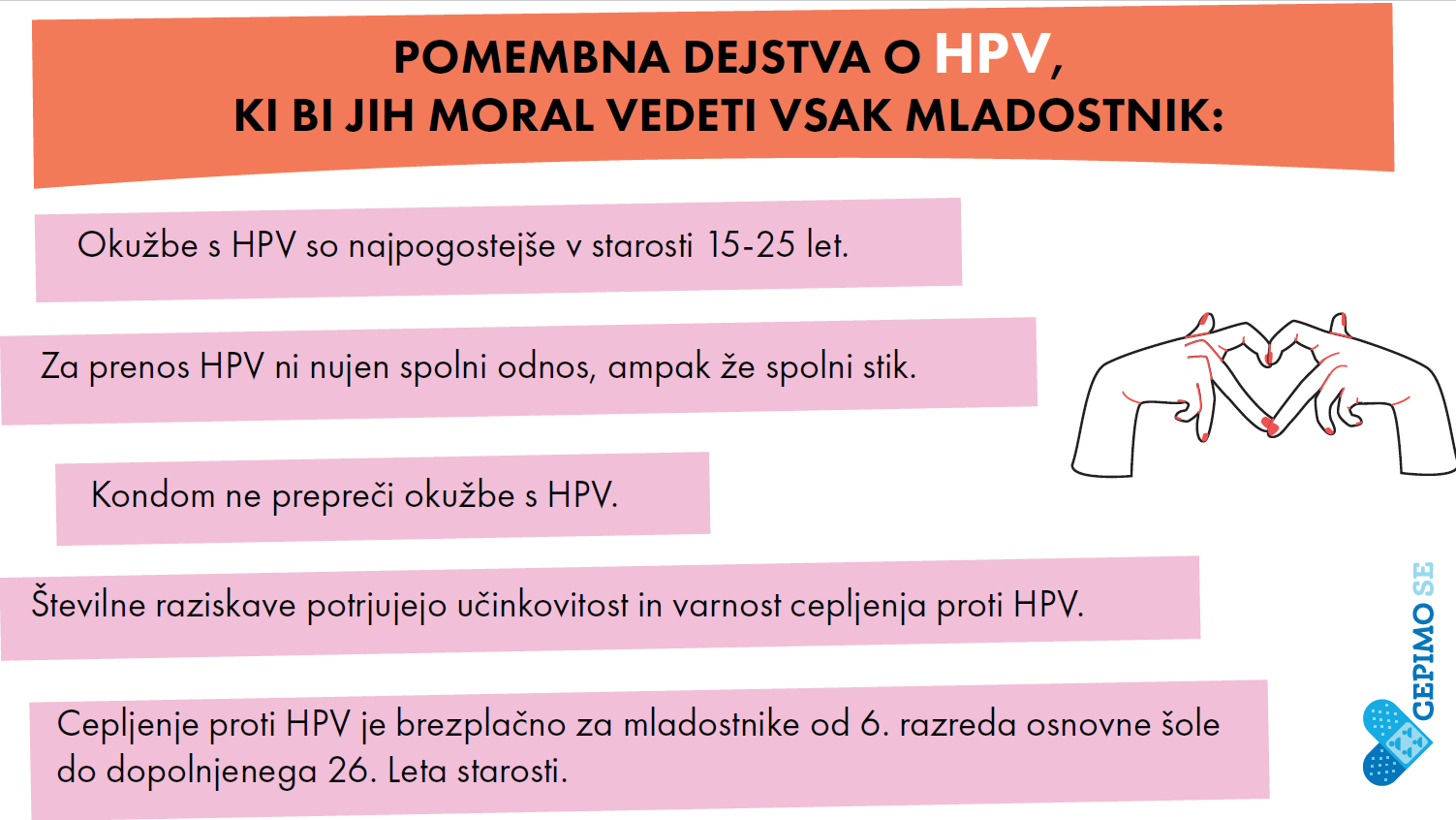
HPV se prenašajo s tesnimi stiki s kožo ali sluznico okužene osebe, najpogosteje pri spolnih odnosih (vaginalni, analni, oralni). Okužbe s HPV so najpogostejše spolno prenosljive okužbe in večina spolno aktivnih oseb se vsaj enkrat v življenju okuži s HPV. Večina ljudi se okuži že kmalu po začetku spolne dejavnosti, zato je pogostost okužb najvišja pri mladostnikih in mlajših odraslih, starih 15-25 let. Okužba je pogosta pri moških in ženskah.
Okužba v večini primerov poteka brez simptomov in znakov, zato večina ljudi ne ve, da so okuženi s HPV, vendar pa lahko kljub temu prenesejo okužbo na svojega spolnega partnerja. S HPV se namreč lahko okužimo, tudi če partner nima nobenih simptomov in znakov okužbe. Okužbe s HPV so bolj pogoste pri tistih, ki imajo veliko spolnih partnerjev ali imajo spolne odnose z nekom, ki ima veliko partnerjev. V redkih primerih se lahko HPV prenese z okužene matere na novorojenčka ob porodu.
Eden najbolj učinkovitih ukrepov za preprečevanje okužb s HPV in njenih posledic je cepljenje proti HPV.
Poleg tega lahko možnosti za okužbo s HPV zmanjšamo tudi z upoštevanjem ABC principa varne in zdrave spolnosti:
A – »abstinenca« ali odložitev prvega spolnega odnosa na obdobje večje zrelosti, s parterjem, ki ga poznamo in mu zaupamo,
B – »bodi zvest« ali zvestoba dveh partnerjev (osebe, ki imajo v življenju več spolnih partnerjev, imajo večje tveganje za okužbe s HPV in tudi druge spolno prenosljive okužbe),
C – »condom« oziroma kondom, njegova pravilna in dosledna uporaba za zaščito tako pred nezaželeno nosečnostjo kot pred spolno prenosljivimi okužbami. Pri tem je treba poudariti, da kondom pomembno zmanjša tveganje za okužbo s HPV, a je ne prepreči popolnoma, saj je HPV lahko prisoten tudi na drugih mestih kože in sluznic.
Okužbe s HPV večinoma potekajo brez značilnih simptomov in znakov, zato večina ljudi ne ve, da so okuženi. Pri večini oseb (90 %) okužba v dveh letih spontano mine, pri nekaterih (10 %) pa se lahko razvije perzistentna (dolgotrajna) okužba s HPV, ki lahko vodi v nastanek genitalnih bradavic ali določenih rakov.
Okužbe z manj nevarni genotipi HPV lahko povzročijo genitalne bradavice. Kažejo se kot bradavičasti izrastki ali cvetačaste tvorbe, ki se pojavijo v predelu spolovil, rodil ali zadnjika. Genitalne bradavice se v povprečju pojavijo nekaj mesecev po okužbi s HPV. Okužbo z manj nevarnimi genotipi HPV povezujemo tudi z nastankom papilomov grla, ki lahko povzročajo hripavost in težave pri dihanju, v redkih primerih pa lahko povzročijo življenjsko ogrožajočo zaporo dihalnih poti.
Dolgotrajne okužbe z nevarnejšimi genotipi HPV lahko vodijo v nastanek predrakavih in rakavih sprememb v področju spolovil, rodil, zadnjika in ustnega dela žrela. Od okužbe do razvoja predrakavih in rakavih sprememb načeloma mine več let. Od rakavih sprememb je najpogostejši rak materničnega vratu. Prvi simptomi in znaki raka materničnega vratu se večinoma pojavijo pozno in se lahko kažejo kot krvavitev oziroma rjavkast izcedek (po spolnem odnosu, med menstrualnim ciklusom ali v pomenopavzalnem obdobju), dolgotrajen smrdeč izcedek iz nožnice, bolečine pri spolnih odnosih, bolečine v spodnjem delu trebuha.
Za okužbo s HPV ni zdravila. Lahko pa se zdravijo bolezni, ki nastanejo kot posledica te okužbe, kot npr. predrakave spremembe materničnega vratu in rak materničnega vratu ter genitalne bradavice.
Približno 45 genotipov HPV lahko povzroča manjše spremembe celic materničnega vratu, ki so navadno brez posledic. Vsaj 13 genotipov HPV, ki veljajo za nevarnejše (onkogene), pa lahko povzroči pomembnejše spremembe celic materničnega vratu, ki v redkih primerih pripeljejo do vznika raka materničnega vratu. Praktično vsi primeri raka materničnega vratu (99%) so vzročno povezani z okužbo s HPV.
Rak materničnega vratu je četrti najpogostejši rak pri mladih ženskah (15-44 let) v Evropi. V državah Evropske unije in Evropskega gospodarskega prostora za rakom materničnega vratu letno zboli okoli 33.000 žensk, več kot 15.000 jih umre. Za razliko od številnih drugih rakov, za katerimi primarno zbolevajo starejše osebe, se rak materničnega vratu pojavlja pri mlajših ženskah v rodni dobi.
Kljub nekaterim učinkovitim ukrepom (presejalni program ZORA in cepljenje) je rak materničnega vratu še vedno javno zdravstveni problem tudi v Sloveniji. V Sloveniji v zadnjih letih v povprečju zboli okoli 100 žensk na leto, okoli 40 pa jih umre. Poleg tega se v Sloveniji na leto operativno zdravi okoli 1500 žensk zaradi predrakavih sprememb, ki so posledica dolgotrajne okužbe z enim od nevarnejših genotipov HPV. Zaradi izjemno uspešnega odkrivanja najbolj zgodnjih oblik raka materničnega vratu v sklopu državnega programa ZORA je smrtnost zaradi tega raka v Sloveniji pod evropskim povprečjem.
Okužbe s HPV lahko povzročajo 6 različnih vrst raka. Poleg raka materničnega vratu, povzročajo trajne okužbe z nevarnejšimi genotipi HPV tudi 25-78% drugih rakov spolovil, 88% raka zadnjika in 31% raka ustnega dela žrela pri ženskah in pri moških. Ta rakava obolenja so sicer redkejša kot rak materničnega vratu, vendar pogostost nekaterih rakov (npr. raka ustnega dela žrela pri moških) narašča.
Pred okužbo s HPV se je možno zaščititi s cepljenjem. V Sloveniji je na voljo devetvalentno cepivo, ki varuje pred sedmimi najpogostejšimi nevarnejšimi genotipi HPV, ki lahko povzročajo predrakave spremembe in raka materničnega vratu ter nekatere druge rake spolovil, danke in ustnega dela žrela, ter pred dvema manj nevarnima genotipoma HPV, ki povzročata genitalne bradavice.
Cepljenje z devetvalentnim cepivom je namenjeno za uporabo od 9. leta starosti dalje za preprečevanje predrakavih sprememb in rakov (vključno z rakom materničnega vratu), ki jih povzročajo genotipi HPV vsebovani v cepivu ter genitalnih bradavic (koničasti kondilomi), ki jih povzročajo določeni genotipi HPV.
Cepljenje se opravi z dvema ali s tremi odmerki cepiva glede na starost ob začetku cepljenja. Posamezniki od 9. do vključno 14. leta starosti so cepljeni z 2 odmerkoma cepiva (v razmaku 6 mesecev med odmerkoma). Posamezniki, stari 15 let ali več, pa so cepljeni s 3 odmerki cepiva (po shemi 0, 2 in 6 mesecev). Cepljenje proti okužbi s HPV se lahko opravi istočasno z drugimi cepljenji.
Okužba s HPV lahko pri moških povzroča raka zadnjika, penisa, raka ustnega dela žrela in genitalne bradavice. Cepljenje fantov proti okužbam s HPV lahko zmanjša pojavljanje teh obolenj. Ker pa so moški tudi prenašalci okužbe s HPV, lahko cepljenje posredno vpliva tudi na zmanjšanje pojavljanja šestih vrst raka in drugih bolezni, ki jih povzročajo okužbe s HPV, pri vseh mladih, tako moških kot ženskah . Vključitev fantov in mladih moških v nacionalni program cepljenja je pomemben korak k vzpostavitvi kolektivne imunosti proti najpogostejšim genotipom HPV.
Da, cepljenje proti HPV je zelo učinkovito, zlasti če je opravljeno dovolj zgodaj, v zgodnjem mladostništvu. Rezultati raziskav in podatki iz držav z visoko precepljenostjo proti HPV kažejo, da je cepljenje proti HPV izjemno učinkovito pri preprečevanju okužb s HPV in njihovih posledic. V teh državah so opazili zmanjševanje pojavnosti genitalnih okužb s HPV v populaciji mladih, zmanjševanje pojavnosti genitalnih bradavic pri mladih ženskah in moških, upadanje pogostosti predrakavih sprememb materničnega vratu ter zmanjšano pojavnosti s HPV povezanih rakov pri cepljenih ženskah v primerjavi z necepljenimi ženskami.
Cepljenje je najbolj učinkovito, če je opravljeno v obdobju zgodnjega mladostništva, še pred pričetkom spolne aktivnosti. Raziskave so pokazale, da je pri ženskah, ki so bile cepljene v zgodnjem mladostništvu, pojavnost raka materničnega vratu za skoraj 90 % manjša v primerjavi z necepljenimi ženskami. Pri ženskah, ki so se cepile kasneje (pri večji starosti), je bila učinkovitost cepljenja manjša.
Devetvalentno cepivo nudi zaščito pred okužbami s sedmimi nevarnejšimi genotipi HPV (16, 18, 31, 33, 45, 52, 58), ki povzročajo okrog 90 % raka materničnega vratu ter nekatere druge rake spolovil, zadnjika in ustnega dela žrela, pa tudi pred manj nevarnima genotipoma HPV (6, 11), ki povzročita do 90 % genitalnih bradavic.
Da, cepljenje proti HPV je izredno varno in učinkovito, kar dokazujejo rezultati preteklih in trenutno potekajočih raziskav ter podatki na podlagi cepljenja, ki poteka v številnih državah po svetu. Do sedaj je bilo po svetu razdeljenih že več kot petsto milijonov odmerkov teh cepiv. Kot po drugih cepivih se tudi po cepljenju proti HPV lahko pojavijo neželeni učinki, ki pa so največkrat blagi in prehodni. Najpogosteje je to rdečina, bolečina in oteklina na mestu cepljenja, zmerno povišana telesna temperatura, slabost, utrujenost in glavobol. Huda alergijska reakcija (anafilaksija) po cepljenju proti HPV je izjemno redka, zgodi se pri približno 1,7 primerih na milijon cepljenj.
Evropska agencija za zdravila (EMA) in Svetovna zdravstvena organizacija (SZO) redno spremljata varnost cepiv proti HPV in do sedaj še nista zaznali nobenih varnostnih zadržkov za cepljenje. Globalni svetovalni odbor za varnost cepiv pri SZO je s pregledom podatkov in raziskav izključil vzročno povezavo med cepljenjem proti HPV in pojavom bolezni in stanj, kot so avtoimunska obolenja, sindrom Guillain Barré, multipla skleroza, venska tromboembolija, kap, neugodni izidi nosečnosti, kompleksni regionalni bolečinski sindrom (CRPS), sindrom posturalne ortostatske tahikardije (POTS), prezgodnja odpoved jajčnikov. Prav tako spremljanje izidov nosečnosti pri ženskah, ki so bile med nosečnostjo nehote cepljene, ni pokazalo povečanja neželenih izidov nosečnosti ali okvar ploda.
V Sloveniji se podatki o neželenih učinkih po cepljenju zbirajo na Nacionalnem inštitutu za javno zdravje (NIJZ) v Registru neželenih učinkov po cepljenju, v katerega so dolžni poročati vsi zdravniki, ki ugotovijo neželene učinke. Pri nas je bilo v obdobju 2009 do 2024 razdeljenih več kot 300.000 odmerkov cepiva proti HPV. V tem obdobju smo v Register neželenih učinkov po cepljenju prejeli 271 prijav neželenih učinkov po cepljenju proti HPV in 6 prijav neželenih učinkov po sočasnem cepljenju proti HPV in drugim boleznim. Zdravniki so najpogosteje poročali o bolečini, oteklini, rdečini na mestu cepljenja, povišani telesni temperaturi, slabosti, glavobolu, utrujenosti in omedlevici. V tem obdobju smo prejeli nekaj posameznih prijav resnih neželenih učinkov, zaradi katerih so bile cepljene osebe na kratkotrajnem opazovanju v bolnišnici. Vse hospitalizacije namreč štejejo za resne neželene učinke. Vendar pa so tudi ti neželeni učinki minili v nekaj dneh brez dolgotrajnih posledic. Podatki o neželenih učinkih so navedeni v vsakoletnem poročilu na naslednji povezavi.
Do sedaj opravljene raziskave so pokazale, da zaščita s cepljenjem proti okužbi s HPV traja vsaj osemnajst let, pričakuje pa se, da bo zaščita bistveno daljša. V raziskavah, ki že potekajo več kot osemnajst let in pri katerih spremljajo ženske in moške, ki so že bili cepljeni, pri večini ugotavljajo visoke ravni zaščitnih protiteles in odsotnost pojavljanja bolezni, ki jih preprečujemo s cepljenjem proti HPV (predrakave in rakave spremembe, genitalne bradavice). Zaenkrat velja, da poživitveni odmerki niso potrebni.
Cepljenje proti HPV se v Sloveniji izvaja ob sistematskem pregledu v 6. razred osnovne šole. Cepi se fante in dekleta. Ob tem imajo v breme obveznega zdravstvenega zavarovanja možnost cepljenja proti HPV vsi mladi do dopolnjenega 26. leta starosti. Za vse ostale, ki bi se želeli cepiti proti HPV, pa je cepljenje samoplačniško. V zgodnjem mladostništvu je cepljenje najbolj učinkovito, zato sta do 15. leta starosti za zadostno zaščito potrebna dva odmerka (s presledkom najmanj 6 mesecev). Pri starejših od 15. let so potrebni trije odmerki (po shemi 0, 2, 6).
Vsa rutinska cepljenja praviloma opravljajo pediatri in šolski zdravniki (tudi študentski zdravniki), srednješolci se lahko cepijo tudi na sistematskih pregledih v srednji šoli. Mladi odrasli do dopolnjenega 26. leta starosti se lahko glede cepljenja proti HPV dogovorijo s svojim izbranim zdravnikom, cepijo pa tudi nekateri drugi zdravniki (npr. cepilne ambulante v nekaterih zdravstvenih ustanovah, cepljenje izvajajo tudi nekateri ginekologi), lahko se udeležijo tudi cepilnih akcij, ki jih organizira NIJZ pod sloganom “Šeraj ljubezen, ne bolezen”.
Pri osebah, ki so bile polno cepljene s štirivalentnim cepivom, dodatno cepljenje z devetvalentnim cepivom ni potrebno. Večino rakov, povezanih s HPV, povzročata genotipa HPV 16 ali 18, proti katerima ščiti tudi štirivalentno cepivo. Ocenjujemo, da je korist dodatnega cepljenja z devetvalentnim cepivom majhna. Sicer pa dostopni podatki ne kažejo varnostnih zadržkov za cepljenje z devetvalentnim cepivom pri osebah, ki so zaključile cepljenje s štirivalentnim cepivom vsaj 12 mesecev pred tem.
Cepljenje proti HPV je brezplačno (ga krije obvezno zdravstveno zavarovanje) za vse (dekleta in fante), ki obiskujejo 6. razred osnovne šole, ter za vse mlade do dopolnjenega 26. leta starosti (tisti, ki še niso stari 26 let). Za vse ostale, ki bi se želeli cepiti proti HPV, je cepljenje samoplačniško.
Cepljenje je najbolj učinkovito pred pričetkom spolne aktivnosti, ko posamezniki še niso bili izpostavljeni okužbi s HPV. Imunski odziv na cepljenje proti HPV je tudi najboljši v starosti 9-15 let, ko za zaščito zadostujeta dva odmerka cepiva. Za starejše od 15 let so potrebni trije odmerki cepiva proti HPV. Raziskave so pokazale, da je pri ženskah, ki so bile cepljene v zgodnjem mladostništvu, pojavnost raka materničnega vratu za skoraj 90 % manjša v primerjavi z necepljenimi ženskami. Pri ženskah, ki so se cepile kasneje (pri večji starosti), je bila učinkovitost cepljenja manjša.
Cepljenje je priporočljivo do 26. leta starosti, najbolj smiselno ga je opraviti pred začetkom spolne aktivnosti (pred možno izpostavitvijo okužbi s HPV). Po 26. letu je cepljenje priporočljivo po individualni presoji, glede na tveganje za okužbo. Cepivo varuje pred okužbami z določenimi genotipi HPV, s katerimi oseba še ni bila okužena, zato je cepljenje manj učinkovito, če se je oseba že okužila z enim od genotipov HPV, proti katerim ščiti cepivo. Cepljenje ne zdravi že prisotnih okužb s HPV ali njihovih zapletov.
Da. Cepljenje ne zavaruje proti vsem genotipom HPV, ki povzročajo predrakave spremembe in raka materničnega vratu, zato so tudi pri ženskah, ki so cepljene, nujno potrebni redni ginekološki pregledi in odvzemi brisov materničnega vratu (presejalni pregledi), v skladu s priporočili. Ženske, ki redno hodijo na presejalne preglede, imajo kar 70–80 % manjšo verjetnost, da bodo kadarkoli zbolele za rakom materničnega vratu, podobno tudi ženske, ki so bile cepljene proti HPV še pred prvo okužbo. Če je ženska cepljena proti HPV in se redno udeležuje presejalnih pregledov, je verjetnost, da bo zbolela za rakom materničnega vratu, izjemno majhna.
Cepljenje z devetvalentnim cepivom, ki ščiti tudi pred okužbami z genotipoma HPV 6 in 11, v 90 % zavaruje pred genitalnimi bradavicami. Cepivo pa ne zdravi že prisotnih bradavic.
Cepljenje proti HPV varno in dolgotrajno zaščiti pred okužbo z določenimi genotipi HPV.
Cepljenje proti HPV je pomemben in sodoben javnozdravstveni ukrep na področju preprečevanja s HPV povezanih predrakavih ter rakavih sprememb ter genitalnih bradavic pri obeh spolih. S tem cepljenjem se pri cepljenih osebah pozneje v življenju zmanjša tveganje za predrakave spremembe in raka materničnega vratu ter nekatere druge rake spolovil, zadnjika in ustnega dela žrela, kot tudi za njihovo zdravljenje z morebitnimi zapleti (npr. prezgodnji porod zaradi odstranitve dela materničnega vratu).
Odločitev za »ne-cepljenje« ima lahko posledice za zdravje. Posameznik, ki ni bil cepljen, ima bistveno večje tveganje, da bo zbolel za raki, predrakavimi spremembami ali drugimi boleznimi, ki jih povzročajo okužbe s HPV, ter večje tveganje za zaplete po zdravljenju bolezni, ki nastanejo kot posledica okužbe s HPV.
Vsa rutinska cepljenja praviloma opravljajo pediatri in šolski zdravniki (tudi študentski zdravniki), enako velja tudi za cepljenje zamudnic in zamudnikov proti HPV, ki se lahko opravi ob prvem naslednjem sistematskem pregledu ali po dogovoru z zdravnikom.
Mladi odrasli do dopolnjenega 26. leta starosti se glede cepljenja proti HPV dogovorijo s svojim izbranim zdravnikom, cepijo pa tudi nekateri drugi zdravniki (npr. cepilne ambulante v nekaterih zdravstvenih ustanovah, cepljenje izvajajo tudi nekateri ginekologi). Lahko pa se tudi pridružijo k akciji cepljenja proti HPV, ki jo organizira NIJZ pod geslom »Šeraj ljubezen, ne bolezen«. Namenjena je prav mladim in mladim odraslim.

Sorodni članki
Vse iz tematikeZa dobro javno zdravje

Z znanjem do boljšega zdravja.

Z znanjem do boljšega zdravja.

Z znanjem do boljšega zdravja.
Z znanjem do boljšega zdravja.

Z znanjem do boljšega zdravja.


